GENİTAL SİĞİLLER (HPV)
İnsan Papillom virüsü (HPV) enfeksiyonları
HPV( insan papillom virüsü) cilt ve mukozalarda ( ağız içi, vajina, erkekte idrar yolu , yemek borusunun içi gibi sürekli ıslak yüzeylere sahip dokular) tümörlere neden oyan bir virüstür. Bilinen 100 den fazla tipi vardır, 80 den fazla tipinin gen dizilimi bulunmuştur. Çok sayıda cilsel partneri olan ve aktif HPV enfeksiyonu olan insanlar bu tiplerden birkaçına maruz kalabilmektedir. Enfekte insanla ilişkiye girenlerin %65 inde genital siğiller gelişir. Virüsün bulaşmasından kilinik bulgu vermesi arasında geçen kuluçka dönemi 3 hafta ile 8 ay arasında değişebilir.
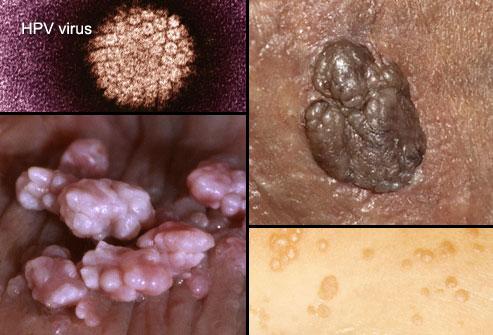
Resim 1. Genital bölgedeki ciltten kabarık her lezyon siğil açısından muayene edilmelidir.Çünkü görünümleri her hastada aynı olmayabilir.
En sık görülen tiplerdern olan tip 6 ve 11, düşük riskli olarak tanınır, kondilom ve düşük dereceli genital bölge kanserlerine neden olabilir. Tip 16 ve 18 ise yüksek risklidir ve yüksek dereceli genital bölge kanserlerine neden olabilirler. Birlikte tütün kullanımı, ultravioleye maruz kalma, gebelik, folik asit eksikliği ve bağışıklığın baskılandığı durumlar kansere dönüşümü kolaylaştırmaktadır. Hastalığın doğal girdişi hakkında son 20 yılda bilinenler çok artmasına rağmen halen tam olarak anlaşılamamış noktalar mevcuttur.
insanlardaHPV nin bugünkü sınıflandırılmasında gen dizilimleri kullanılır ve buna göre enfeksiyonları 3 e ayrılır:
. Anogenital veya mukozal ( bulgu vermeyen, az bulgularla beraber olan ve yakınmaya sebep olan şeklinde 3 alt dala ayrılır)
. Genital bölge dışı cildi tutan
. diğer siğil şekillerinde görülenler
Siğil Nasıl Gelişir :
Papilloma virüsler , 20 eşkenar üçgen yüzlü, zarfsız, DNA sı 8000 baz çifti içeren virüslerdir. Yükset k derecede türe özgüdürler, tercih ettiği türler dışında barınamazlar. HPV virüsünün insan dışında taşıyıcısı yoktur. Laboratuar şartlarında çoğalmazlar.
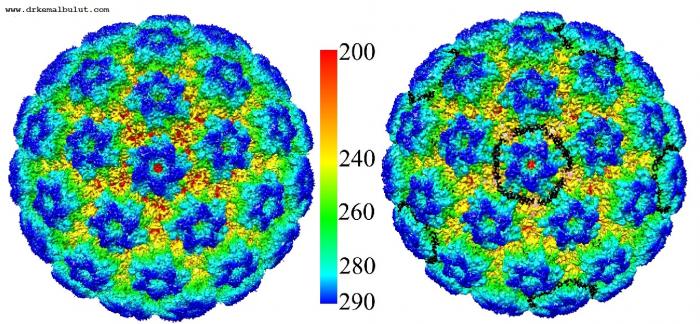
Resim 2. HPV tip 16 virüsünün en net görüntüsü
Çoğu papillom virüsü yerleşmek için belli bölgeleri tercih eder. Cilt ve mukozaların yüzeyel hücre tabakasını enfekte ederler, yüzeyel tabakanın en altında yerleşmiş olan bazal keratinosit denen hücrelerin içine girerek hücrenin DNA sı ile çoğu kez birleşir , bu tabakaya ulaşım çoğu kez cilt ve mukoza bütünlüğünün bozulduğu yerlerdir. Bu hücrenin içinde sessiz kalarak az sayıda kopyasını oluşturur. Kasık bölgesi gibi siğile dokunan karşı cilde yayılım çoğu kez görülür. HPV virüsünün yayılımı çoğu kez kan değil, temas iledir. Hücresel bağışıklık ile virüs yok olabilir, hücresel bağışıklığı bozuk hastalarda ise tedavi çok zordur.
Papillom virüsleri 2 yolla kendini kopyalayarak çoğalır.
. Düzenli, sabit hızla taban hücreleri içinde çoğalma
. Yeni kuşak virüsler oluşturacak şekilde filizlenerek yeni dokular oluşturan farklılaşmış hücreler içinde çoğalma.
Yüzeyel cilt tabakası hücreleri farklılaşıp yüzeye doğru göç ettikçe virüsün kopya yapması hızlanır ve en üst cilt hücrelerinde sayıcı en fazladır ve dökülen hücreler içinde çok fazla sayıda bulunur. Bu işlem siğil oluşumun nedenidir.
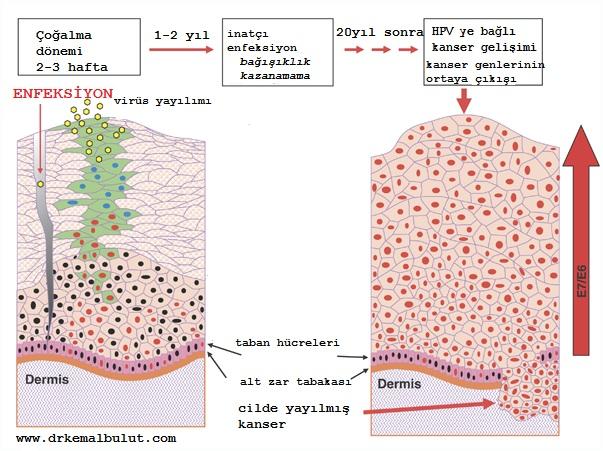
Resim 3. HPV virüsü cilt yoluyla bulaştığında cildin en yüzeyel tabakası olan epidermiste en tabanda bulunan hücreler içinde çoğalır, yüzeye doğru göç ederek, en üst hücrelerde dökülmeye sebep olurken bu hücrelerin içinde kendini de yaymış olur, bağışıklık gelişmez ise uzun süreler sonunda kanser oluşumuna neden olabilir.
Virüs taban hücreleri içinde yüzeye göç etmeden aktive olmaz, göç esnasında hücre başkalaşması da başlamıştır. HPV nin hücre içinde çoğalması hücreyi öldürmemektedir. En üstte dökülen hücreler içinde hücre ölümü sonrası virüs partiküllerinin salınması gerçekleşir. HPV virüsü aylar boyunca ve düşük ısılarda bile bir taşıyıcıya ihtiyaç duymaksızın sağ kalabilmektedir, örneğin ayak tabanındaki bir HPV siğili çıplak ayakla yürüme neticesinde yayılabilmektedir.
Virüs çoğalması hücre çekirdeğinde gerçekleşmekte , neticede çekirdekte fazla miktarda başkalaşmaya neden olmaktadır. Çekirdekte büzüşme olmakta ve çekirdek çevresinde boş bir alan oluşmaktadır, bu da koilositoz denen patolojik görünüme neden olmaktadır.
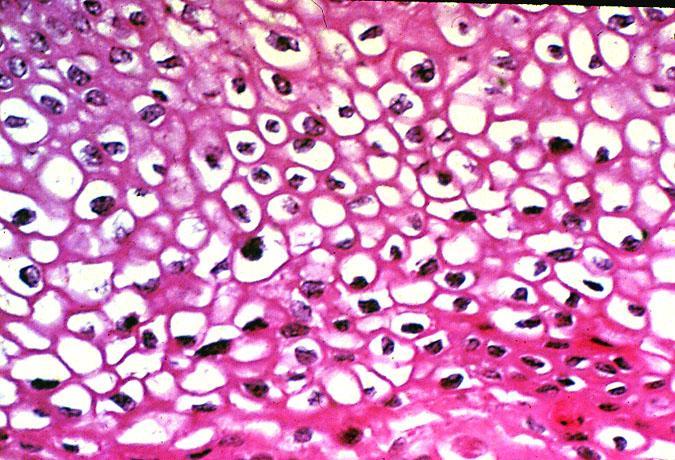
Resim 4. Koyu renkli boyanan hücre çekirdeği etrafında pembe renkli eosin boyasını tutmayan boş alanlar, tümör oluşumuna sebep olan virüs enfeksiyonlarında görülen bir patolojik bulgudur.
Yüksek riskli olan tip 16 ve 18 HPV DNA sı bulaştığı hücrenin çekirdeğindeki DNA ya katılmaktadır, bu katılma oranının yüksekliği kanser yapıcı etkinin göstergesidir. HPV de bulunan E6 ve E7 proteinleri bulaştığı insanlarda tümör gelişmesini engelleyen proteinler olan p53 ve Rb ‘ in aktivitesini bozarak düzensiz hücre çoğalması ve kanser dönüşümüne neden olur.
OLUŞ MEKANİZMASI
Genital siğillerin nedeni HPV bulaşmasıdır. HPV virüsünün çevresinde zarf yapısı olmaması virüsü çok dayanıklı ve tedaviye dirençli yapmaktadır.HPV laboratuarda üretilemediğinden HPV tiplemesi yapacak kan testi yoktur. Tiplendirme genetik çalışmalar yoluyla yapılmaktadır. Bunun için standart olarak oluşturulmuş bir moleküler kopya DNA kullanılmaktadır.
Genital siğillerde 40 tip HPV bulunmuştur. Bu virüsler laboratuar hayvanlarına bulaşmamakta ve bir antiviral olan asiklovire hassas değildir. HPV tipleri ayrıca vücudun sadece beli bölgelerindeki cilt ve mukozaya yerleşmeye yatkındır. Kural olarak genital siğillere neden olan HPV tipleri vücudün diğer bölümlerinde siğile neden olmazlar.
Değişik HPV tipleri tarafından oluşturulan klinik durumlar tabloda özetlenmiştir.
|
Genital bölge dışı cilt hastalığı |
HPV tipi |
|
Genel vücut siğili |
1, 2, 4, 26, 27, 28,41, 57, 65, 75-78 |
|
Ayak tabanı siğili |
1, 2, 4, 60, 63 |
|
Avuç içi siğili |
3, 10, 27, 28, 38, 41, 49 |
|
Kasap siğili ( et, balık işiyle uğraşanlanda) |
1-4, 7, 10, 28 |
|
Mozayik siğiller |
2, 27, 57 |
|
Dilin yassı epitelyum hücreli kanseri |
16 |
|
Epidermoplazi ( iyi huylu) |
2, 3, 10, 12, 15, 19, 36, 46, 47, 50 |
|
Epidermoplazi ( kötü huylu yada iyi huylu ) |
5, 8-10, 14, 17, 20-25, 37, 38 |
|
Siğilli olmayan cilt hastalıkları |
37, 38 |
|
GENİTAL DIŞI MUKOZA TUTULUMU |
HPV tipi |
|
Solunum yolları papillomatozu |
6, 11 |
|
Akciğerin yassı epitelyum hücreli kanseri |
6, 11, 16, 18 |
|
Larinks papillomatozu |
2, 6, 11,16, 30, 40, 57 |
|
Larinks kanseri |
6, 11 |
|
Maksiler sinüs papillomu |
57 |
|
Sinüslerin yassı epitel hücreli kanserleri |
16, 18 |
|
Konjuktiva papillomu |
6, 11 |
|
Konjuktiva kanseri |
16 |
|
Ağız içi epitel hiperplazisi |
13, 32 |
|
Ağız içi kanseri |
16, 18 |
|
Ağız içi lökoplaki |
16, 18 |
|
Yemek borusu yassı epitelyum hücreli kanseri |
16, 18 |
|
ANOGENİTAL SİĞİL |
HPV tipi |
|
Kondilom |
1-6, 10, 11, 16, 18, 30, 31, 33, 35, 39-45, 51-59, 70, 83 |
|
Bowenoid papillom |
16, 18, 34, 39, 40, 42, 45 |
|
Bowen hastalığı |
16, 18, 31, 34 |
|
Dev kondilom |
6, 11, 57, 72, 73 |
|
Tanımlanmamış epitelyum içi tümörler |
30, 34, 39, 40, 53, 57, 59, 61, 62, 64, 66-69 |
|
Düşük dereceli yassı epitelyum lezyonları |
6, 11, 16, 18, 26, 27, 30, 31, 33-35, 40, 42-45, 51-58, 61, 62, 67-69, 71-74, 79, 81-84 |
|
Yüksek dereceli yassı epitelyum lezyonları |
6, 11, 16, 18, 31, 33, 35, 39, 42, 44, 45, 51, 52, 56, 58, 59, 61, 64, 66, 68, 82 |
|
Kadın dış genital organ kanserleri |
6, 11, 16, 18 |
|
Vajina kanseri |
16 |
|
Rahim ağzı kanseri |
16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68, 70, 73, 82 |
|
Anüs kanseri |
16, 31, 32, 33 |
|
Penis kanser öncüsü durumlan |
16 |
|
Penis kanseri |
16, 18 |
|
|
RİSK FAKTÖRLERİ
HPV enfeksiyonları tek başına enfekte dokuda özellikle kanser dönüşümüne neden olmamaktadır. Eşlik eden faktörler tütün kullanım, ultraviıle radyasyonu, gebelik, folat eksikliği ve bağışıklık yetersizliği özellikle genital kanserlerde daha belirgin şekilde olmak üzere kanser gelişiminde önemlidir. Bağışıklığı baskılayan tedavi alan hastalar, hücresel bağışıklık sistemi yetersiz olan Aids hastaları gibi hastalar özellikle HPV enfeksiyonlarına yatkındırlar.
Cinsel Aktivite
Cinsel partner sayısının çokluğu, cinsel aktiviteye başlama yaşının düşüklüğü ile HPV enfeksiyonlarının sıklığı arasında ilişki bulunmaktadır.
Rahim ağzında yüksek derecele yassı epitelyum hücreli lezyonu olan kadınlar yada rahim ağzı yassı epitelyum hücreli kanserli kadınlarda diğer genital organlarda da HPV ye bağlı kanser gelişme riski 4-5 kat artmaktadır.
Homoseksüel erkeklerde manser gelişm riski 33 kat daha yüksektir. HPV ye bağlı tüm durumlar kadınlarda erkeklere nazaran 1.5 kat daha sık görülmektedir.
Tütün Kullanımı
Tütün kullanan kadınlarda rahim ağzı kanserleri riski artmaktadır. Sigarada bulunan kanserojen maddelerin bir çoğu rahim ağzı mukusunda tespit edilmiştir. HPV ye kanser gelişiminde bu maddelerin katkısı olabilir.
Doğum Kontrol Hapları
5 yıldan fazla doğum kontrol hapı alan kadınlarda rahim ağzı kanseri riski artmıştır. İlacın kesilmesinden sonra kanser gelişim riski giderek azalır.
Ultraviyole ve x ışını radyasyonuna maruz kalma
SIKLIK
Geçen yıllarda HPV sıklığı giderek artmaktadır. Ülkemizde istatistiksel veri bulunmamakla beraber ABD de 15-24 yaş aralığındaki gençlerin her %1,5 ‘ unda yeni HPV tanısı konulmaktadır. 2003-2006 yılları arasında yapılan bir çalışmada 14-59 yaşları arasındaki 4150 kadında yapılan araştırmada kadınların %42’ sinde HPV bulunmuştur. Sıklığın 20-24 yaşlarında artış gösterdiği tespit edilmiştir. ABD de 100 bin nüfuslu kentlerde 1975-1978 yılları arasında yıllık yeni tanı konulan HPV vakası sayısı sadece 106 iken 2008 de tüm ABD de yıllık 6 milyon yeni vaka tespit edilmiştir. Şu anki tahmin ABD de 20 milyon HPV hastasının olduğudur, kıyaslama açısından genital herpes ve klamidya veya gonore gibi diğer cinsel hastalık vaka sayısı ise 1,6 milyondur. HPV nin sıklığı hakkında bu bilgiler alarm vermektedir.
Göle görülür şekilde kondilom sıklığı düşük olsa da dökülen genital yol hücrelerinden yapılan çalışmalarda HPV varlığı yüksektir. Partnerinde HPV olanların % 75’ inde genrital siğiller ( kondilom ) gelişecektir.
Cinsel aktif yaştakilerin % 1 ‘ inde kondilom tespit edilmektedir. Moleküler çalışmalarda 15-49 yaş arasındaki erkek ve kadınların %10-20 ‘ sinin HPV ile karşılaştığını göstermiştir.
Gebelik esnasında genital siğil hastalarının arttığı görülmektedir. Gebilikte HPV riski normale göre 2 kat yüksektir. Bu annelerin doğumları esnasında normal doğum yerine sezaryen yapılması yeni doğan bebekte virüsün solunum yollarına bulaşmasını azaltsa da tamamen önleyememektedir.
Rahim ağzı tümörlerinin %95’ inde HPV genleri tümörlü dokuda gösterilebilmektedir. Rahim ağzı kanserlerinin tanısı son yüzyılda geliştirilen Papanicolau testi ile ( PAP testi, PAP smear testi de denilmektedir) giderek artan şekilde konulmaktadır.
Kanser yapıcı HPV nin sebep olduğu kanserlerin dağılımı şöyledir:
. Anal kanser %90
. Kadın dış genital kanserleri %40
. Vajina kanserleri %40
. Ağız ve yutak kanserleri %12
. Ağız kanserleri %3
Genital siğillerin dünya çapında 30 milyon insanı etkilediği düşünülmektedir. Daa az gelişmiş ülkelerde kadınlarda rahim ağzı kanserleri PAP taraması yapılamadığından en sık görülen kanserdir. Yine de tek aşamalı HPV taraması kansere bağlı durumların azaltılmasında eski sitolojik yöntemlerden uzak ara üstündür.
Gelişmekte olan ülkelerde kadınlarda kanserden ölümlerde en sık , gelişmiş ülkelerde is 2. sıklıkta görülen kanser türü rahim ağzı kanserleridir.
HPV enfeksiyonları en sık insel aktif genç kadınlarda görülmekte, 30 yaş sonra sıklığın azalması ise HPV ‘ ye hücresel tip bağışıklığı sağlandığını düşündürmektedir. Genç kadınlarda HPV enfeksiyonlarının %90’ ı geçicidir.
HPV li annenin vücut sıvıları ile temas ederek anne karnında ya da doğum esnasında genital yoldan geçiş esnasında bebeklere bulşma söz konusu olabilmektedir. Bebeklerde kuluçka döneme 3-20 ay arasında değişebilmektedir. Yine de çocuğun taciz edildiği olasılığı akıldan çıkarılmamalıdır.
Genital olmayan cilt siğilleri gençlerde ve et, balık, kümes havanları ile uğraşanlarda sıktır. Genital olmayan siğiller genelde 2 yılda kendiliğinden kaybolmaktadır.
HPV enfeksi yonları kadınlara 1.5 kat daha fazla görülse de genital siğiller eşit sıklıkta görülmektedir.
Bulgu ve yakınmalar
Klinik yakınmalar tutulumun olduğu vücut bölgesine göre değişir. Virüsün gen dizilimine göre tutulan vücut bölgeleri değişir. HPV nin dahil olduğu klinik durumlar şunlandır:
. anogenital siğiller ( kondilom ) : sıklıkla nemli yenlerin yakınlarında görülür ( örn. Anüs çevresi, vajina girişi, vajina dudakları), penis cildi gibi kuru cilt bölgelerinde de görülebilir. Çoğu zaman ciltten kabarık, yumuşak ve ağrısızdırlar, nadiren kaşıntı ve kanamaya neden olurlar.
. Rahim ağzı ( serviks ) hastalıkları: düşük yada yüksek dereceli yassı epitel bozuklukları, asetik asit testi ile beyaz renkte boyanan alanlar ile tanı konulur, ilişki sonra kanama ve ağrı dikkat çekicidir, yıllım PAP testlerinde yüksek dereceli epitelyum lezyonları tespit edilirse kanser gelişebileceği akılda tutulmalıdır.
. Anal kanser: Anal bölgede yassı epitelyum hücreli kanserleri olan hastaların % 20-50 sinde önceden anal bölgede önceden anogenital siğil öyküsü bulunur.
. genital bölge dışı mukozalarda siğiller ( örn.ağız içi siğiller, solunum yolu siğilleri )HPV tip 6 ve 11 tespit edilir,
. genital bölge dışındaki ciltte görülen siğiller (örn. cilt siğilleri, avuç içi siğiller )
. Siğile benzer cilt hastalıkları
TANI
Muayene ile konulabilir, biyopsi yada asetik asit testi tanı için gerekebilir. Tipik kondilomlar diğerlerinde ayrı duran, yüzeyden kabarık yüzeyi karnıbahara benzer şekildedir. Nemli alanlara komşu ciltte görülür, vajina girişi yada idrar çıkış ağsına doğru büyüyebilir. Tanıda kadında asetik asit solüsyonunuyla rahim ağzında beyaz renkli renk değişikliği gözlenir.
Laboratuar
Kadında rahim ağzı bölgesinde hücresel değişikliklerin tespiti için sitolojik testler ( PAP testi) tarama ve takip amacıyla aralıklı yapılabilir.
HPV DNA testi HPV virüs tespiti amacıyla kullanılabilir ancak Amerikada erkeklerin %50 sinde bu test pozitif bulunduğundan tedavi edilmesi gereken hasta grubunu göstermez. HPV tip 16 nın kılıfına karşı olşan antikorları ölçen ELİSA tisti de tanımlanmıştır.
Asetik asit testi kadında rahim ağzı yaralarını görmede kullanılabilir.
Bazı vakalarda HPV tanısına kesinleştirmek için biyopsi önerilir, bunlar kadın dış genital organlarda prekanseröz değişiklikler tespit edildiğinde, menopoz sonrası kadınlarda, tedavinin başarılı olmadığı kadınlar ve tanıda kuşku duyulan hastalardır.
Kondilom görülen olgularda diğer laboratuar testlerinin yapılmasına gerek yoktur. Ancak bu hastalarda diğer cinsel yolla bulaşan hastalıkların da olabileceğinden yola çıkarak klamidya, gonore, sfiliz, hepatit B ve hepatit C, herpes ve AIDS testleri duruma göre yapılabilir. Kadınlara PAP testi yapılmalıdır.
GÖRÜNTÜLEME YÖNTEMLERİ
HPV enfeksiyonlarının tanısında görüntülemke yöntemlerinin yeri yoktur ancak rahim ağzı kanseri gibi durumların varlığında hastalığın yayılı alanın belirlenmesinde tomografi ya da MR ‘ ın yeri olabilir.
PATOLOJİK DEĞERLENDİRME
Kadın dış genital organlarının kondilomlarını ışık mikroskobunda ayırt etek zor olabilir. Patolojik tanıdan çok mikroskobik bulgularını belirterek hekime yol gösterir.
KADINDA HPV TARAMASI
.Kadınlarda sitolojiye dayanan kanser tarama yöntemlerine göre yüksekt riskli HPV taraması yapılması çok daha üstündür.
. Yüksek riskli HPV + kadın tanısı için HPV 16 ve HPV 18 ‘ in genetik tanı yoluyla ortaya konması, diğer yüksek riskli 12 kadar HPV tipinin sitolojikk olarak ortaya konması gereklidir.
. Yüksek riskli HPV tanısı yok ise 3 yıldan önce testin yenilenmesi gereksizdir.
.25 yaşın altında yüksek riskli HPV taraması yapılmasına gerek yoktur.
SİTOLOJİK TESTLER
Rahim ağzı kanserlerinin standart tarama işlemi PAP testi ile sitolojik taramadır. Başlangıç PAP tesit 21 yaşında başlar ve 30 yaşa kadar 3 yılda bir tekrarlanır. Birlikte HPV tip testi de yapılmışsa bu süre 5 yılda bir de olabilir yada başka bir yöntem olarak 3 yılda bir PAP testi de yapılabilir. Son 20 yılda PAPH testinde anormal bulgu yoksa PAP testi 65 yaş sonrası gereksizdir.
HPV DNA TİPLENDİRMESİ
Başlıca 2 farklı metod ile alışılmaktadır.Hibrit yakalama testi ve PCR yöntemleri olan bu iki yöntemin duyarlılığı benzerdir. HPV nin tespiti ve rahim ağzı kanser öncüsü durumların takibinde kullanılabilirler. PAP testinde yassı hücre anomalisi tespit edildiğinde HPV DNA tiplendirmesi önerilmektedir. Kadınların evde örnekleri kendilenin toplayabileceği PAP testi kitleri mevcuttur ve hastalığı tespit etme sıklığının diğer yöntemlerden iyi olduğu tespit edilmiştir. DNA chip, Linear array isminde çok daha yeni HPV testleri de piyasaya yeni çıkmıştır. 25 yaşın üzerindeki kadınlarda kanser tarama testi olarak HPV DNA testinin kullanılması FDA ( Amerikan gıda ve ilaç bürosu) tarafından önerilmektedir. Bu testte rahim ağzı hücrelerinde 14 yüksek riski HPV DNA ‘ sı aranmaktadır. Tip 16 yada 18 tespit edilirse direkt kolposkopi denilen girişimsel tanı yöntemi önerilmiktedir, diğer yüksek riskli 12 tipten biri tespit edilirse ise PAP testi yapılarak kolposkopiye karar verilmesi önerilmektedir. Bu testlerder birisim olan cobas HPV testi 2011 yılından beri kullanılmaktadır. Testin güvenirliğinin tek başına bile PAP ve kolposkopiye göre yüksek olduğu belirlenmiştir.
ASETİK ASİT TESTİ
%3-5 lik asetik asitle ıslatılmış pamuğun penis, kadın dış genital organlar, anüs çevresi gibi şüpheli bölgede 5-10 dakika tutulmasıyla kanser öncüsü yada kanser hücrelerinin olduğu dokuda beyaz renk değişimi görülmesine dayanır. Yanlış pozitiflik oranı yüksektir. Asetik asit testinin sadece kadınlarda kolposkopi esnasında kullanılması önerilmektedir. Rutin tarama için önerilmemektedir.
DOKU BİYOPSİSİ
HPV enfeksiyonunun tanısında güvenilir değildir, tedaviye yanıt vermeyen kondilomlarda yapılabilir. Menopoz sonrası kadınlarda kondilom tedavisinden önce biyopsi mutlaka yapılmalıdır. Bu kadınlarda dış genital organ kanserleri genç yaşa göre daha yüksektir.
HASTALIĞIN SEYRİ
Genital siğiller kendiliğinden kaybolabilir, değişmeyebilir veya büyüyebilirler. Bu siğillerin tedavisi servikal kanser gelişimine etki etmemektedir. Kadında dış genital organların HPV enfeksiyonu yüzeyel epitelyum içi tümörlere veya dış genital organların yassı epitel hücreli kanserlerine neden olmaktadır.
Kadında PAP testi esnasında HPV bulguları orta derece displazi bulguları ile aynıdır ve genelde kendiliğinden düzelir. Erkekte ise HPV ile karşılaştıktan sonra 24 ay içinde genital siğil gelişme sıklığı tip 6 ve 11 de %58 iken, diğer tiplerde %2’ ye düşmektedir.
Genital siğilli olan hastaların %20’ sinde diğer cinsel yolla bulaşan hastalıklar da tespit edilmektedir.
HASTA EĞİTİMİ
Hastalara
.tedavinin uzunluğu
. kadınların%20-30’ unda 3 ay içinde kendiliğinden kaybolabileceği
. ciltten dokunma ile bulaşabileceği
.preservatif kullanımının bulaşmayı azaltsa da tamamen önlemediği
. gözle görülür siğil olmasa da semende virüs olabileceği ve enfeksiyonun bu yolla bulaşmaması için her koşulda prezervatif kullanımının gerekliliği anlatılmalıdır.
Enfekte erkeklerin partnerlerinde HPV %30 sıklıkta, enfekte kadınların partnerlerinde ise %80 sıklıkta HPV enfeksiyonu bulunmuştur. Enfeksiyona neden olan tipler ise aynı tiplerdir, ve sıklıkla HPV tip 6, 11, 16 ve 18 dir. Partnerde siğil varsa tedavi bitimine kadar cinsel ilişki yasaklanmalıdır.
TEDAVİ
Tedavinin amacı bulaşan kişinin bağışıklık sitemi hastalığı yenene kadar olabildiğince görülebilir siğillerin yok edilmesidir. Cilte yada mokozal bölgede siğil yokken HPV tespi edildiğinde kanser öncüsü histolojik bulgular yok ise tedavi önerilmemektedir. Örneğin hiçbir siğil yapısı görünmeyen kadınlarda HPV testinde pozitiflik tespit edildiğinde PAP testi normal ise tedavi önerilmemektedir. Bu hasta korunmaksızın ilişkiye girmemelidir. Tedavi sonrası komşu cilt bölgesinde sesiz kalan virüsler nedeniyle yeni siğiller gelişebilir, ancak hemen yok edilerek, bağışıklık gelişene kadar bu virüslerin hem lokal yayılımı hem başkalarına bulaşması önlenmelidir.
Tedaviyi etkileyen faktörler siğillerin sayısı, büyüklüğü, bulunduğu yer, önceki tedaviler , tedavilerin yan etkisi, tedavinin ücreti ve hasta tercihleridir. Tedavide amaç siğilin yok edilmesidir, tedavi esnasında gereğinden fazla doku hasarı oluşabilir. Çoğu hastada birkaç hafta yada ay içerisinde çok sayıda tedavi seansı gerekmektedir. 6 tedavi seansına rağmen iyileşme olmuyorsa başka bir metod ile tedavi uygulanmalıdır. AIDS li olgular yada bağışıklık sistemi baskılanmış hastalarda birden çok tedavi yöntemi kullanılabilir ve tedavi mümkün olmayabilir.
HPV tedavisinde kullanılan tüm ilaçlar hastalağın olduğu cilt üzerinde kullanılan ilaçlardır, mukozalarda ve kanser öncüsü durumlarda, yassı epitelyum hücreli kanser gibi kanser lezyonlarının tevdisi amacıyla kullanılmamalıdırlar. Etkili ilaçlar 2 gruba ayrılırlar.
. Bağışıklık yanıtını değiştiren tedaviler ( örn. İmuquimod ve interferon alfa gibi )dış anogenital cilt siğillerinde veya kondilomlarında kullanılır.
Imiquimod’ un diret bir anti viral etkisi yoktur, Dokuda interferon alfa, tümör nekroz faktörü, interlökin 1, 6, ve 8 gibi sitokin denilen maddelerin salınmasını uyararak etkisini gösterir. Hastaların %50 ‘ sinde siğilleri tamamen yok etse de 6 ay içinde vakaların %19-23’ ü tekrar eder. Haftada 3 kez uyku vakti krem şeklinde siğillerin olduğu bölgeye sürülür, en fazla 16 hafta kullanılmalıdır. Kullanıldıktan 8 saat sonra yıkanması gerekir. Yan etkileri kızarıklık, kaşıntı ve yanma hissidir. İlaç pahalıdır ve çoğu hekim tarafından tedavi seçeneği olarak görülmemektedir.
Interferon alfa Amerika’ da HPV siğillerinin tedavisinde kullanılmaktadır. Ancak şu ana kadar siğilin üzerine sürülmesi yada damardan sistemik kullanılması ile siğillere faydası gösterilememiştir. Interferon direkt bağışıklık düzenleyici olduğu kadar, antiviral etkileri de olan bir sitokindir. Direk siğilin içine ince ice bir iğne ile enjeksiyonu ise %45 hastada tam iyileşme görülür, bu hastaların %21 inde hastalık tekrar eder. Gebelikte kullanılamaz ve gribal yakınmalar ve ağrı gibi yan etkiler görülür. Pahalı, ulaşması zor , az tercih edilen bir tedavi seçeneğidir.
. Hücreleri zehir etkisiyle öldüren ilaçlar : podofilin, podofilox ve 5 florourasil gibi hücre çoğalmasını durduran ilaçlar ve kimyasal etkisiyle hücreleri öldüren salisilik asit, trikloroasetik asit, bikloroasetik asit gibi kimyasal maddelerdir. Sonuncu ilaç ayrıca genital olmayan cilt siğillerinde kullanılması önerilen tek ilaçtır. Kimyasal etkili olanların genital siğillerde kullanımı önerilmemektedir.
Podofilox , hücre bölünmesini durduran bir kimyasaldır, dış genital siğillerin tedavisinde günde 2 kez, 3 gün kullanılır, bu tedaviye 4 hafta devam edilir. Yan etkiler azdır. Gebede kullanılamaz. Jel halinde kremi mevcuttur, 10 cm2 den fazla alanda ve gande 0.5 gr. Dan fazla jel kullanılmamak koşuluyla kullanılabilir.
Podofillin, mayıs elması bitkisinden elde edilen hücre bölünmesini durduran bir sitotoksik kimyasal maddedir, haftada birkez, 6 hhafta kullanılır, normal cilde değdirilmemelidir. Kuruduktan 30-40 dakika sonra yıkanarak çıkarılmalıdır. Ağrı ve ülserlere neden olabilir. Geniş yüzeylerde kullanımı nörolojik yan etkilere ve ölüme dahi neden olabilir, gebelerde kullanılamaz.
5-florourasil, DNA ve RNA sentezini durdurarak hücre ölümüne neden olan bir ilaçtır, krem formu kullanılır. %10-50 hastada siğillerden kurtulmayı sağlar, ancak risk fayda oranı henüz belirlenmemiş bir ilaç kullanımıdır. Pek tercih edilmemektedir.
Keratolitik ilaçlar, trikloroasetik asit ve benzerleri elektrokoterizasyon benzeri etki ederek siğil tedavisinde kullanılır, genelde genital olmayan siğilelrin tedavisinde tercih edilirler. Gebelerde büyük kondilomların tedavisinde tercih edilebilirler, normal cilde vazelin sürüldükten sonra siğillerin üzerine sürülür, bu tedavinin başarısı çoğu kez sınırlı ve kısa sürelidir.
Cerrahi :
Çok sayıda siğil varlığında ve geniş bölge tutulumu olduğunda veya tedaviye yanıt vermeyen hastalarda cerrahi yöntemler akla gelir. Kısaca siğilin fiziksel olarak yok edilmesi yada çıkarılması ilaçlı tedavilerden çok daha başarılı ve basittir. Muayenehane şartlarında dahi yapılabilir.
. Elektrokoter tedavisi ( siğillerin elektirik akımı kullanarak yok edilmesi) lokal anestezi altında yapılması, cihazın her yerde kullanılabilmesi ve en kolay ulaşılabilen tedavi olması nedeniyle en çok tercih erilen yöntemdir.
. Dondurma ( kriyoterapi ) lokal anestezi gerektirmez ancak cihazı her an kullanıma hazır olmayabilir. Fayda ve tekrar siğil oluşması olasılığı elektrokoter tedavisi ile aynıdır.
. Bistüri ile cerrahi olarak çıkarma: daha geniş anestezi , kanama koplikasyonu, alınan bölgelerde dikiş atılması ve bu dikişlerin daha sonra alınması gerekir, kozmetik olarak daha başarısız sonuçlara neden olur. Nadiren tercih edilir.
. Karbondioksit laser, kavitron ultrasonik aspirasyon gibi alternatif tedaviler mevcuttur ancak aşırı pahalı ve diğer tedavilere belirgin üstünlüğü yoktur.
GEBE KADINDA TEDAVİ
Gebe kadınlarda HPV enfeksiyon sıklığı artar, var olan siğiller de gebelikte hızlı büyür. Nedenin gebelikte bağışıklığın baskılanması ve hormonal değişiklikler olduğu düşünülmektedir. Bu dönemde küçük siğillerin yok edilmesi gerekli olmasa da büyükleri yok edilmelidir. Çok büyük ve yayılmış kondilomlar ise ilk 3 aydan sonra cerrahi girişim ile çıkarılmalıdır. Gebelikte interferon, podofilin, ve 5- florourasil kullanılamamaktadır. Aktif siğil lezyonları olmadan sessiz virüs taşıyan annelerde doğumda bebeğin ağız ve solunum yollarına virüs bulaşma olasılığı çok düşüktür. Annenin amniyon sıvısının gelmesi ile doğum arasında geçen süre ile artarsa risk de artmaktadır.
DİYET
Rahim ağzı kanseri gelişiminde folat eksikliğinin rol oynadığı gösterilmiştir. Bu açıdan eksikliği varsa tedavisi önerilmektedir.
KORUNMA
2015 yılından beri aşağıdaki koşullarda yetişkinlere HPV aşılaması önerilmektedir.
KADINDA: 11-12 yaşlarında ve daha önce aşılanmamış 13-26 yaş arasındaki kız çocuğu ve kadınlarda 3 kez yapılacak şekilde dörtlü HPV aşısı olan HPV4, yada tür seçilmeksizin üretilmiş olan HPV9 aşısı yada ikili HPV2 aşısı yapılması rutin olarak önerilmektedir.
ERKEKTE: HPV4 aşısı 11-12 yaşlarında erkek çocuklarda ve daha önce aşılanmamışsa 13-21 yaş arası erkekler rutin aşılanmalıdır, 22-26 yaş arası da aşı yapılabilir.
HPV9 aşısı 9-15 yaş arası erkek çocuklara, 16-21 yaş arası önceden aşılanmamış erklere ve 26 yaşa kadar bağışıklığı baskılanmış insanlarla ilişkiye giren erkeklere ve homoseksüellere yapılmalıdır.
Bağışıklık bozukluğu olan insanlara 26 yaşa kadar HPV aşısı önerilmektedir.
Gebelerde aşı uygulanmaz, aşı başlandıktan sonra gebelik tespit edilirse diğer dozları doğumdan sonraya bırakılır.
2014 yılında FDA HPV tip 6, 11, 16, 18, 31, 33, 45, 52, 58 ‘ i içeren HPV9 aşısı olan Gardasil 9 ’ a kullanım onayı vermiştir. 9-26 yaş arası kadınlar ve kız çocuklarına rahim ağzı, vulva, vajina, anal kanserlerin önlenmesinde kullanımı uygundur. Bu aşı ek olarak genital siğiller, HPV nin neden olduğu kanser öncülü cilt hastalıklarında kullanılabilir. Ayrıca 9-26 yaş arası erkeklerde HPV tip 6 ve 11 e bağlı genital siğillerin önlenmesi , HPV tip 16, 18, 31, 33, 45, 52 v 59 a bağlı anal kanserlerin önlenmesi ve diğer tiplere bağlı anal yüzeyel kanser öncülü lezyonların önlenmesinde de kullanılabilir.
2006 yılından beri ise 9 değil , 4 tipe karşı hazırlanmış olan Gardasil aşısı kullanılmaktadır. Bu aşı genital bsiğillerin en sık tipleri olan tip 6 ve 11 e karşı ve rahim ağzı kanserlerinin %70’ inden sorumlu lan tip 16 ve 18 ‘ in kapsül proteni L1 ‘e karşı hazırlanmıştı. Bu aşı virüs benzeri parçacıklar üretilerek şekil olarak HPV ye benzeyen ancak virüsün DNA’ sını içermeyen bir aşıdır.
Aşılar cinsel aktivite öncesi yaşlarda en fazla etkinlik göstermektedir. Rahim ağzı kanserlerini azaltmada etkisi yıllar sonra görülebilecektir. Etki bağışıklık tepkisinin süresi ile ilişkilidir. Daha önce o tip HPV ile karşılaşmamış insanlarda aşının içerdiği tiplere karşı korunma sağlanmaktadır.
Hekimlerin çoğu kız çocuklarının 12 yaşta rutin olarak aşılanmasını önermektedir. Daha önce aşılanmamış 26 yaşa kadar her kadına da aşılama önerilmektedir.
2009 yılında FDA erkeklerin genital siğillerden korunması için dörtlü HPV aşısını önermeye başlamıştır. 11-12 yaş erkeklere rutin yapılması önerilir. Şu an ki yaklaşım erkeklere de 26 yaşına kadar aşının yapılmasının önerilmesidir.
2 türe tekin olan aşı ise sadece tip 16 ve 18 e karşı olup kadınlarda önerilir, rahim ağzı kanserlerinde koruyucu olsa da genital siğillere karşı koruma sağlamaz.
Dörtlü aşı başlangıçtan 2 ve 6 ay sonra olmak üzere toplam 3 kez yapılır. Enjeksiyon yerinde ağrı, kaşıntı ve ateşe neden olabilir. Gebe kadında kullanılamaz.
HPV aşısı genital siğillerin tedavisinde kullanılamaz ancak önlenmesinde etkilidir.
Gelişmiş ülkelerde 2013 yılında 13-15 yaş arası kız çocuklarının %32 ‘ sinde 3 doz aşı tamamlanmıştır, bu oranın 2020 yılında % 80’ e çıkacağı tahmin edilmektedir.
Amerika’da dörtlü ve ikili tip içeren aşıların üretimi durdurulmuş ve artık sadece 9 tip içeren aşı satılmaktadır.
İlginizi Çekebilecek Diğer Konular
-
URS ( üreterorenoskopi )
Mea dediğimiz idrar yolunun dışa açılan kısmından ince cihazlarla mesanenin üst kısmındaki üst üriner sisteme erişip burdaki taşların kırılması , küçük tümörlerin alınması yada buralardaki patolojilerin tanısında kullanılan üretroskopi , yada üreterorenoskopi yada URS kısaltmasını hastalarımızdan bile sıkça duyar olduk. Bu işlemler o kadar çok ve o kadar az komplikasyonla yapılıyor ki, hastalarımızın günlük diline bir girdi URS kelimesi. Telefonla sorarken bile "2 yıl önce URS yapıldı bana " gibi cümleleri sıkça duyuyoruz. Endoskopik yöntemlerle yapılması , bu nedenle vücüt... +Devamını oku
-
ESWL ( ses dalgalarıyla taş kırma )
ESWL böbrek taşlarının kırlmasında kullanılan ucuz, anestezi gerektirmeyen, hastane yatışına gerek duyulmayan bir yöntemdir. Seanslar 35-45 dakika arasında seyreder, genelde rahatsızlık verecek derecede ağrılı olmayan bir tedavidir. Tedavi sonrası kontroller 5-7 gün arasında yapılır. Hastalar susam , buğday büyüklüğünde taş parçalarını çoğu kez kolaylıkla düşürürler. ESWL tedavisi 2 cm. den küçük böbrek taşlarında ilk seçenek tedavidir. +Devamını oku
-
Nörojenik Mesane
ÜrodinamiÜrodinami testleri idrar kaçırma veya diğer idrar şikayetlerinin değerlendirilmesinde kullanılan testlerdir. Mesanenin idrarı biriktirme ve boşaltma kabiliyeti ölçülmektedir. Ürodinomi testleri ile ; 1-Mesanenin sinir ve kas fonksiyonları ; 2- Mesane içi ve dışı basınç ölçümleri ; 3- İdrarın akış hızı ve bu esnada ki mesane içi basınç ; 4- Kadında gülme, öksürme ile idrar kaçırma esnasında ki idrar yolu içinde ki basıncın ölçümü.; 5- İdrarı tutan kasımızın aktivitesi ve idrarı tutan kaslar ve mesane kasının koordineli çalışıp çalışmadığı ; Değerlendirilmektedi. Çoğu... +Devamını oku
-
Erkek İnfertilitesi
ROSI Ve ELSI nedir ?ROSI ( round spermatid injection ) kadın yumurta hücresi olan oosit' in yuvarlak spermatidler ile döllenmesi işlemidir, bu yuvarlak spermatidler olgunlaşamamış, spermatozoa olamamış bir önceki seviyede olgunlaşma duraksamasına neden olan sperm hücreleridir. ELSI ( elongated spermatid injection )kadın yumurta hücresine uzamış spermatidlerin injeksiyonu ile embriyo elde etme yöntemidir. Sırasıyla 1995 ve 1996 da ilk kez yapılmıştır. uzamış spermatidler sperm yapım aşamalarında round spermatidlerden biraz daha olgunlaşmış, ve uzama safhasına başlamış spermatidleri... +Devamını oku
-
Erkek İnfertilitesi
Y kromozomu mikrodelesyonlarının ( kopma, kırılma veya kaybolma) klinik önemi nedir-Normal sperm sayılarına sahip erkeklerde görülmediğinden Y koromozomu kırılmalarının sperm üretimindeki yetersizliklerin nedenlerinden olduğunun net bir kanıtıdır. -Azopspermik erkeklerin %8-12' sinde, oligospermik ( sperm sayımı düşük) erkeklerin (%3-7)' sinde görülür.-Sperm konsantrasyonu 5 milyon' un üzerinde olan erkeklerde oldukça nadirdir. -Y kromozomunun uzun kolunun AZFc bölgesindeki kırılmalar en sık görülendir, daha az sıklaıklarla sırasıyla AZFb ve AZFb+c veya AZFa+b+c bölgelerinde ( %25-... +Devamını oku
- 1 of 8
- sonraki ›
